Er zijn geen resultaten gevonden voor jouw zoekopdracht.
Inhoud
U bent succesvol uitgelogd.
Nog niet geregistreerd?
De stille IC
Overmatige of valse alarmen kunnen leiden tot alarmmoeheid bij het zorgpersoneel. Dit verhoogt het risico dat er niet adequaat wordt gereageerd op kritieke meldingen. Een slimme, veilige alarmdoorschakeling en prioritering zorgt voor een rustigere, gezondere intensieve-zorgomgeving en dringt alarmmoeheid terug. Hierdoor ontstaat er meer tijd voor patiëntenzorg.

Tot
0
Klinische alarmen gemiddeld per uur en patiënt1.
Tot
0%
van de alarmen vereisen geen klinische actie2-6.
0 dB(A)
is het geluidsniveau binnen de IC met piekniveaus van 70 - 85 dB(A)7,8.
De stille IC (Intensive Care) betekent een nieuwe manier van denken in medische technologie. Connectiviteit en digitalisering vragen om bedrijven die op een open en verantwoordelijke manier samenwerken. Luister naar Anna Maria Braun en hoor hoe wij dit doen.
Beleef en test een volledig ingerichte demoroom
Ontdek de toekomst van zorg in onze stille intensievezorg-showroom. Ervaar zelf hoe medische technologie naadloos samenwerkt. In deze unieke opstelling communiceren apparaten van B. Braun, Ascom en Dräger realtime met elkaar via de nieuwe internationale standaard IEEE 11073 SDC. Minder alarmen, meer focus op de patiënt.
Vraag je bezoek hier aan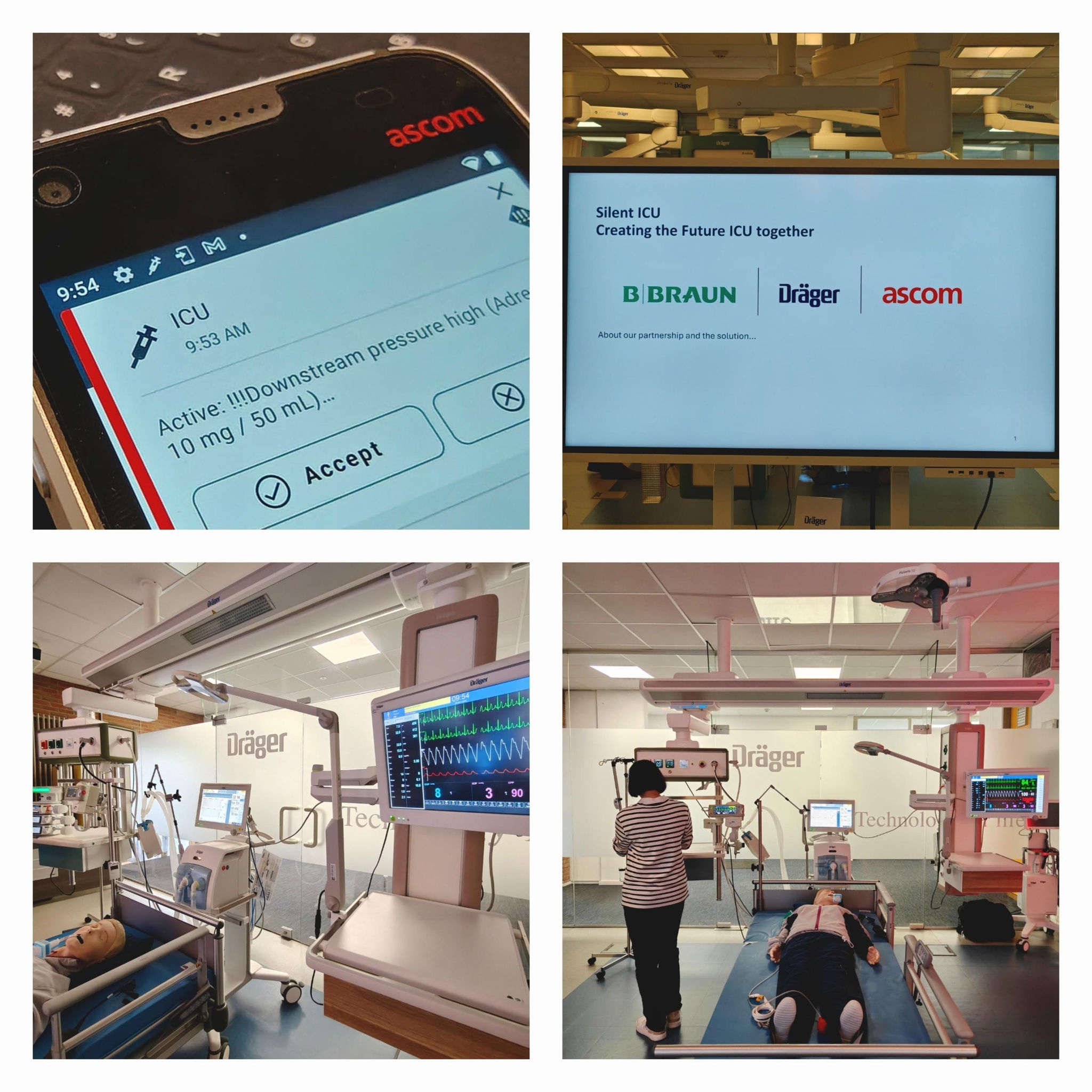
Hoe interoperabiliteit van medische apparaten op de IC efficiëntie en focus ondersteunt.
Interoperabiliteit van medische apparatuur is één van de meest relevante technologische trends in de ontwikkeling van medische apparatuur. Samen met andere leveranciers dempen en prioriteren we de alarmen van monitoren, beademingsapparatuur en infuuspompen aan het bed en sturen we ze real-time door naar het personeel.
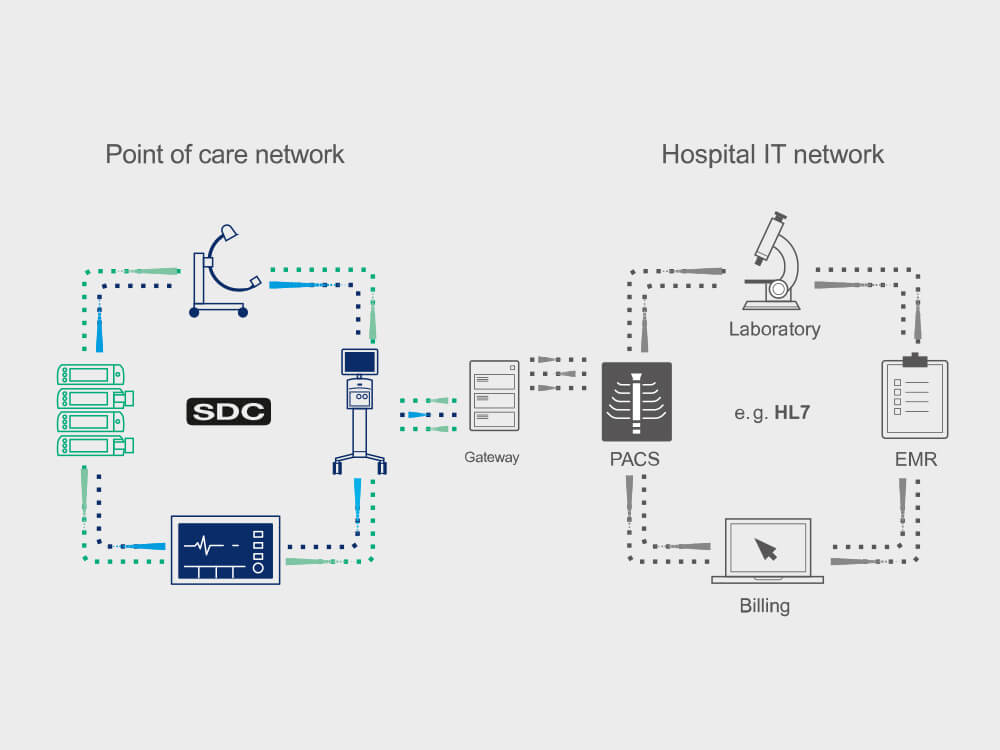
Om het aantal alarmen aan het bed te verminderen, worden de gegenereerde alarmen doorgestuurd via een extern gedistribueerd alarmsysteem naar het centrale dashboard en mobiele apparaten van de verantwoordelijke verpleegkundigen. De stille modus wordt geactiveerd op de bronapparaten om meer rust te creëren op de afdeling intensieve zorgen. Het systeem is gebaseerd op de open industriestandaard ISO/IEEE 11073 SDC voor fabrikantonafhankelijke interoperabiliteit tussen medische apparatuur.
“De IEEE 11073 SDC interoperabiliteitsstandaard maakt complete alarmering mogelijk, waardoor alarmen en meldingen geïntegreerd, geprioriteerd en geoptimaliseerd kunnen worden. Deze verbetering zal de kwaliteit van alarmen verhogen, de workflow stroomlijnen en het aantal niet-actiegerichte alarmen verminderen, waardoor het werkproces van de zorgverlener effectief wordt ondersteund.”
1. Cho OM, Kim H, Lee YW, Cho I. Clinical Alarms in Intensive Care Units: Perceived Obstacles of Alarm Management and Alarm Fatigue in Nurses. Healthc Inform Res. 2016;22(1):46–53
2. Lewandowska K, Weisbrot M, Cieloszyk A, Mędrzycka-Dąbrowska W, Krupa S, Ozga D. Impact of Alarm Fatigue on the Work of Nurses in an Intensive Care Environment-A Systematic Review. International Journal of Environmental Research and Public Health. 2020;17(22):8409.
3. Schmid F, Goepfert MS, Reuter DA. Patient monitoring alarms in the ICU and in the operating room. Crit Care. 2013;17(2):216.
4. Cvach M. Monitor alarm fatigue: an integrative review. Biomed Instrum Technol. 2012;46(4):268–77.
5. Borowski M, Görges M, Fried R, Such O, Wrede C, Imhoff M. Medical device alarms. Biomed Tech (Berl). 2011;56(2):73–83.
6. Purbaugh T. Alarm fatigue: a roadmap for mitigating the cacophony of beeps. Dimens Crit Care Nurs. 2014;33(1):4–7.
7. Jonescu EE, Farrel B, Ramanayaka CE, White C, Costanzo G, Delaney L et al. Mitigating Intensive Care Unit Noise: Design-Led Modeling Solutions, Calculated Acoustic Outcomes, and Cost Implications. HERD. 2024:19375867241237501.
8. White BL, Zomorodi M. Perceived and actual noise levels in critical care units. Intensive Crit Care Nurs. 2017;38:18–23.